Ciência e Tecnologia Destaques Saúde Tecnologia e Inovação
Escrito por Neo Mondo | 11 de outubro de 2019
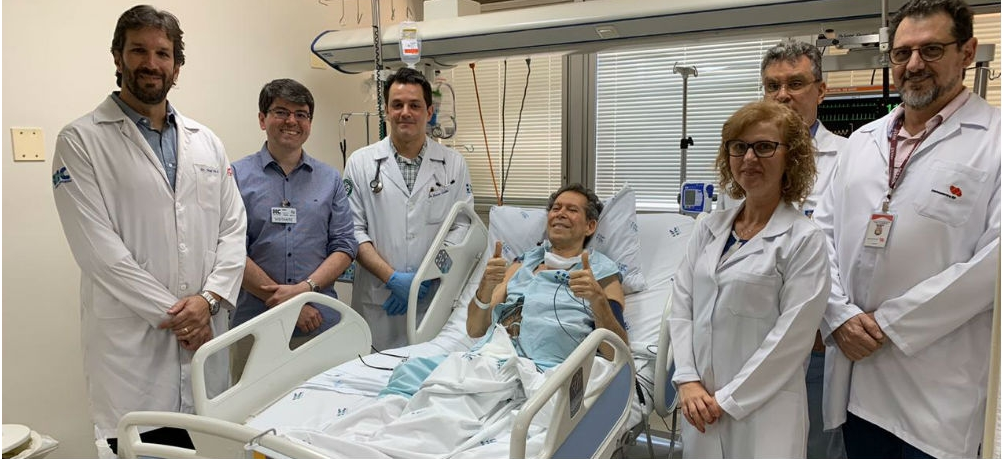 Paciente com linfoma avançado e refratário à quimioterapia foi atendido em Ribeirão Preto por pesquisadores do Centro de Terapia Celular, um CEPID apoiado pela FAPESP; técnica conhecida como terapia de células CAR-T foi usada pela primeira vez na América Latina (foto: divulgação)
Paciente com linfoma avançado e refratário à quimioterapia foi atendido em Ribeirão Preto por pesquisadores do Centro de Terapia Celular, um CEPID apoiado pela FAPESP; técnica conhecida como terapia de células CAR-T foi usada pela primeira vez na América Latina (foto: divulgação)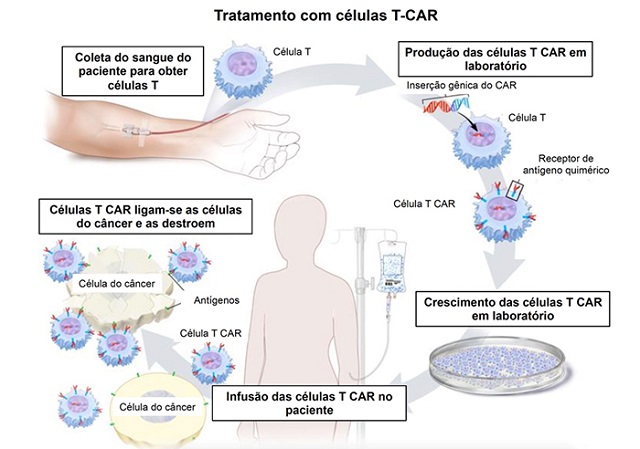 Como funciona
A partir de amostras de sangue dos pacientes a serem tratados, os pesquisadores isolam um tipo de leucócito conhecido como linfócito T, um dos principais responsáveis pela defesa do organismo graças à sua capacidade de reconhecer antígenos existentes na superfície celular de patógenos ou de tumores e desencadear a produção de anticorpos.
Com auxílio de um vetor viral (um vírus cujo material genético é alterado em laboratório), um novo gene é introduzido no núcleo do linfócito T, que então passa a expressar em sua superfície um receptor (uma proteína) capaz de reconhecer o antígeno específico do tumor a ser combatido.
“Ele é chamado de receptor quimérico porque é misto. Parte de um receptor que já existe no linfócito é conectada a um receptor novo, que é parte de um anticorpo capaz de reconhecer o antígeno CD19 [antiCD-19]. Com essa modificação, os linfócitos T são redirecionados para reconhecer e atacar as células tumorais”, explicou Cunha.
Os leucócitos reprogramados são “expandidos” em laboratório (colocados em meio de cultura para que se proliferem) e depois infundidos no paciente. Antes do tratamento, uma leve quimioterapia é administrada para preparar o organismo.
“Cerca de 24 horas após a infusão das células CAR-T tem início uma reação inflamatória, sinal de que os linfócitos modificados estão se reproduzindo e induzindo a liberação de substâncias pró-inflamatórias para eliminar o tumor. Além de febre, pode haver queda acentuada da pressão arterial [choque inflamatório] e necessidade de internação em Unidade de Terapia Intensiva [UTI]. O médico deve ter experiência com a técnica e monitorar o paciente continuamente”, disse.
O aposentado submetido ao protocolo no HC da FMRP-USP no dia 9 de setembro já superou a fase crítica do tratamento, conseguiu se livrar da morfina – antes usada em dose máxima – e não apresenta mais linfonodos aumentados no pescoço.
“Além desses sinais clínicos de melhora, conseguimos detectar as células CAR-T em seu sangue e essa é a maior prova de que a metodologia funcionou”, disse Cunha.
De acordo com o pesquisador, somente após três meses será possível avaliar com mais clareza se a resposta à terapia foi total ou parcial – algo que depende do perfil biológico do tumor. Os linfócitos reprogramados podem permanecer no organismo pelo resto da vida, mas também podem desaparecer após alguns anos.
Como funciona
A partir de amostras de sangue dos pacientes a serem tratados, os pesquisadores isolam um tipo de leucócito conhecido como linfócito T, um dos principais responsáveis pela defesa do organismo graças à sua capacidade de reconhecer antígenos existentes na superfície celular de patógenos ou de tumores e desencadear a produção de anticorpos.
Com auxílio de um vetor viral (um vírus cujo material genético é alterado em laboratório), um novo gene é introduzido no núcleo do linfócito T, que então passa a expressar em sua superfície um receptor (uma proteína) capaz de reconhecer o antígeno específico do tumor a ser combatido.
“Ele é chamado de receptor quimérico porque é misto. Parte de um receptor que já existe no linfócito é conectada a um receptor novo, que é parte de um anticorpo capaz de reconhecer o antígeno CD19 [antiCD-19]. Com essa modificação, os linfócitos T são redirecionados para reconhecer e atacar as células tumorais”, explicou Cunha.
Os leucócitos reprogramados são “expandidos” em laboratório (colocados em meio de cultura para que se proliferem) e depois infundidos no paciente. Antes do tratamento, uma leve quimioterapia é administrada para preparar o organismo.
“Cerca de 24 horas após a infusão das células CAR-T tem início uma reação inflamatória, sinal de que os linfócitos modificados estão se reproduzindo e induzindo a liberação de substâncias pró-inflamatórias para eliminar o tumor. Além de febre, pode haver queda acentuada da pressão arterial [choque inflamatório] e necessidade de internação em Unidade de Terapia Intensiva [UTI]. O médico deve ter experiência com a técnica e monitorar o paciente continuamente”, disse.
O aposentado submetido ao protocolo no HC da FMRP-USP no dia 9 de setembro já superou a fase crítica do tratamento, conseguiu se livrar da morfina – antes usada em dose máxima – e não apresenta mais linfonodos aumentados no pescoço.
“Além desses sinais clínicos de melhora, conseguimos detectar as células CAR-T em seu sangue e essa é a maior prova de que a metodologia funcionou”, disse Cunha.
De acordo com o pesquisador, somente após três meses será possível avaliar com mais clareza se a resposta à terapia foi total ou parcial – algo que depende do perfil biológico do tumor. Os linfócitos reprogramados podem permanecer no organismo pelo resto da vida, mas também podem desaparecer após alguns anos.
 Versão brasileira
O projeto que possibilitou a produção das células CAR-T teve início há cerca de quatro anos, quando foi renovado o apoio da FAPESP ao CTC. Nesse período, foram conduzidos estudos fundamentais sobre as construções virais mais usadas para a modificação gênica, bem como estabelecidos modelos animais para os estudos pré-clínicos. Cerca de 20 pesquisadores, incluindo médicos e biólogos celulares e moleculares, além de engenheiros especializados em cultivo celular em larga escala, participam do projeto.
Mais recentemente, Cunha se incorporou ao time com a experiência clínica e laboratorial adquirida durante estágio realizado no National Cancer Institute, centro ligado aos National Institutes of Health (NIH) dos Estados Unidos e pioneiro na técnica. Em dezembro de 2018, o pesquisador recebeu da Associação Americana de Hematologia (ASH, na sigla em inglês) o ASH Research Award e uma bolsa de US$ 150 mil para contribuir com o desenvolvimento da técnica na FMRP-USP. O projeto, no seu conjunto, teve apoio financeiro, além da FAPESP e do CNPq, do Banco Nacional de Desenvolvimento Econômico e Social (BNDES), da Financiadora de Inovação e Pesquisa (Finep), da Secretaria de Estado da Saúde de São Paulo e do Ministério da Saúde.
“A metodologia que desenvolvemos é específica para o tratamento de linfoma, mas a mesma lógica pode ser usada para qualquer tipo de câncer. Estamos trabalhando em protocolos para o tratamento de leucemia mieloide aguda e para mieloma múltiplo. Também estamos acertando uma parceria com uma universidade japonesa com foco em tumores sólidos, como o de pâncreas”, contou Rodrigo Calado, professor da FMRP-USP e membro do CTC.
O objetivo do grupo, segundo Calado, é desenvolver tratamentos de custo acessível a países de renda média e baixa e possíveis de serem incluídos no rol de procedimentos do Sistema Único de Saúde (SUS).
“O custo da terapia de células CAR-T é muito próximo do valor que o SUS repassa para um transplante de medula óssea – hoje em torno de R$ 110 mil. Então o tratamento pode ser considerado acessível”, disse Calado.
Covas lembrou que o CTC tem tradição em terapias pioneiras, entre elas a aplicação de células mesenquimais para tratamento de diabetes e o transplante de medula óssea em portadores de anemia falciforme.
“Só conseguimos desenvolver o protocolo CAR-T de modo relativamente rápido porque temos uma estrutura há muito tempo em construção. Esse investimento da FAPESP em ciência básica, em formação de pessoas e em infraestrutura de pesquisa agora se traduz em novos tratamentos mais eficazes contra o câncer”, disse o coordenador do CTC.
Versão brasileira
O projeto que possibilitou a produção das células CAR-T teve início há cerca de quatro anos, quando foi renovado o apoio da FAPESP ao CTC. Nesse período, foram conduzidos estudos fundamentais sobre as construções virais mais usadas para a modificação gênica, bem como estabelecidos modelos animais para os estudos pré-clínicos. Cerca de 20 pesquisadores, incluindo médicos e biólogos celulares e moleculares, além de engenheiros especializados em cultivo celular em larga escala, participam do projeto.
Mais recentemente, Cunha se incorporou ao time com a experiência clínica e laboratorial adquirida durante estágio realizado no National Cancer Institute, centro ligado aos National Institutes of Health (NIH) dos Estados Unidos e pioneiro na técnica. Em dezembro de 2018, o pesquisador recebeu da Associação Americana de Hematologia (ASH, na sigla em inglês) o ASH Research Award e uma bolsa de US$ 150 mil para contribuir com o desenvolvimento da técnica na FMRP-USP. O projeto, no seu conjunto, teve apoio financeiro, além da FAPESP e do CNPq, do Banco Nacional de Desenvolvimento Econômico e Social (BNDES), da Financiadora de Inovação e Pesquisa (Finep), da Secretaria de Estado da Saúde de São Paulo e do Ministério da Saúde.
“A metodologia que desenvolvemos é específica para o tratamento de linfoma, mas a mesma lógica pode ser usada para qualquer tipo de câncer. Estamos trabalhando em protocolos para o tratamento de leucemia mieloide aguda e para mieloma múltiplo. Também estamos acertando uma parceria com uma universidade japonesa com foco em tumores sólidos, como o de pâncreas”, contou Rodrigo Calado, professor da FMRP-USP e membro do CTC.
O objetivo do grupo, segundo Calado, é desenvolver tratamentos de custo acessível a países de renda média e baixa e possíveis de serem incluídos no rol de procedimentos do Sistema Único de Saúde (SUS).
“O custo da terapia de células CAR-T é muito próximo do valor que o SUS repassa para um transplante de medula óssea – hoje em torno de R$ 110 mil. Então o tratamento pode ser considerado acessível”, disse Calado.
Covas lembrou que o CTC tem tradição em terapias pioneiras, entre elas a aplicação de células mesenquimais para tratamento de diabetes e o transplante de medula óssea em portadores de anemia falciforme.
“Só conseguimos desenvolver o protocolo CAR-T de modo relativamente rápido porque temos uma estrutura há muito tempo em construção. Esse investimento da FAPESP em ciência básica, em formação de pessoas e em infraestrutura de pesquisa agora se traduz em novos tratamentos mais eficazes contra o câncer”, disse o coordenador do CTC.
Além da COP: em Santa Marta, países constroem a arquitetura política do fim dos combustíveis fósseis
O rio que a cidade enterrou voltou para cobrar a conta